2012年10月
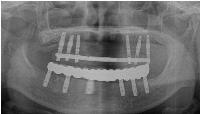
今日は無歯顎の下顎にボーンアンカードブリッジ(インプラントブリッジ)を装着しました。
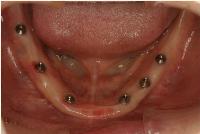
無歯顎の下顎のボーンアンカードブリッジは、結構いいものだと思います。
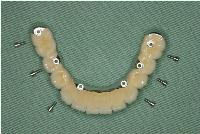
ネジで固定してしまうということは、粘膜上に乗せている総義歯と比べて、圧倒的に吸着性で勝っています。
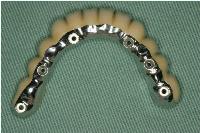
しかし、はずれないということは、強い咬合力によって壊れかねないということでもあります。
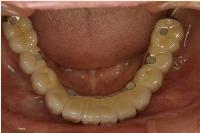
力学的配慮に加えて、インプラント周囲に炎症が起こらないようなに清掃性に配慮する必要があります。
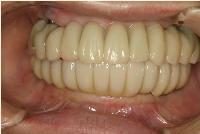
この様に考えると、インプラント治療は配慮すべきポイントが実に多い、あらゆる歯科医療の知識と技術を包括してそこに投入しなければいい結果を出せない、高度な歯科医療であるといえます。
それゆえ魅力的な歯科医療です。
今日は左上顎洞のサイナスリフトをラテラルアプローチで行いました。
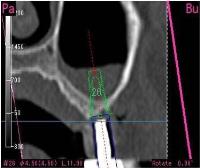
術前のCT撮影では、左上顎にインプラントを植立するには歯槽頂から洞底までの距離が不足していることが明らかです。
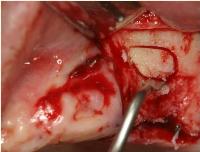
本日の骨開削は音波サージェリーで行いました。
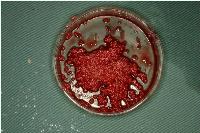
ハイドロキシアパタイトとβTCPを1:1に混和した補填材にAFGを加えて粘稠性を増すことで操作性が向上します。
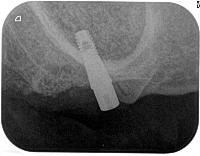
インプラント植立後のデンタルXPですが、十分洞内に骨が補填されています。
今日は右下顎の4本の臼歯にオールセラミック冠を装着しました。
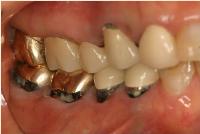
本日、右下顎の4本の臼歯にオールセラミック冠を装着した患者様の初診時の状態です。
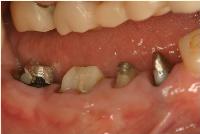
そこで、歯周外科処置後、プレパレーションを行いました。
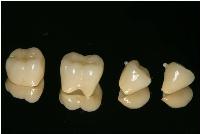
シリコン精密印象を行い、それぞれの支台歯にオールセラミック冠(ジルコニアボンド)を作製しました。
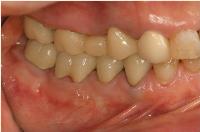
歯頸部の適合に神経を使って作製したジルコニアボンド冠が装着された状態です(上顎の対合歯はプロビジョナル冠)。
今日は筒井塾セミナー 「咬合治癒への道」を受講してきました。

今日はマルミ歯科商店さん主催で、高松市アルファ穴吹ホールで開催された筒井塾セミナー「咬合治癒への道」を受講してきました。




従来の歯科で用いられてきた病態の解析法はあまりに機械論的であると思います。

例えばアディポサイトカインの一種である“TNF-α”という物質がありますが、これの血液中の濃度は歯周病の治療と共に減少することが歯周病学において知られています。

なぜならそのような機能分子は、メディカルの領域の重要な機能分子とリンクすると思えるからです。
この様な発想は私の独創ではなく、丸山剛郎先生の影響を受けたものです。昨年、何度か東京の丸山咬合セミナーに通わせて頂いた際に、丸山剛郎先生からお伺いした話が発想の根源にあります。
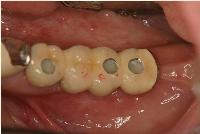
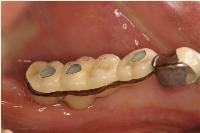
昨日は左下顎臼歯部のアストラテックインプラントに上部冠をセットしました。
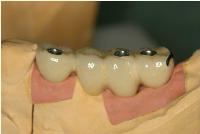
ラボから左下567のアストラテックインプラントの上部冠が完成して届けられました。
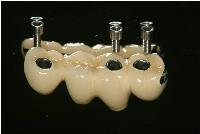
上部冠は3本が連結されたセラモメタルクラウンで、咬合面にスクリュー固定用のホールが形成されています。
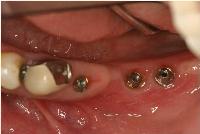
それをインプラントの上部に取り付けられたユニアバットメントの上に乗せ、このユニアバットメントに対してクラウンを15Nでスクリュー固定します。
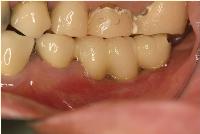
私は審美領域でない部位では、インプラントの上部冠はスクリュー固定式がよいと考えています。
スクリュー固定式の欠点はアクセスホールが咬合面に設定されることです。
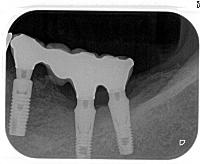
3本のインプラントのうち、中央のものがもっとも歯頸部の骨レベルが根尖側に下がっており、やや気になります。
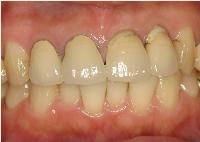
昨日は上顎前歯部にe-maxプレスクラウンをセットしました。
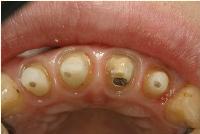
昨日、オールセラミック冠を装着させて頂いた患者様の初診時の状態です。
左上1のメタルコアは太くて長かったため、除去時の歯根損傷を警戒してそのままとし、残り3本のメタルコアは除去し、コンポジットレジンとファイバーポストを用いた支台築造を行いました。
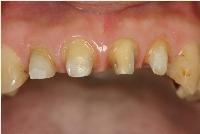
この様にプレパレーションが完了した歯をシリコンで精密印象し、ラボに提出しました。
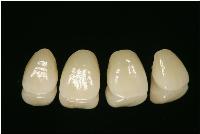
ラボから届けられたe-max プレスクラウン(レイヤリング)です。
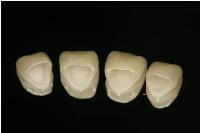
e-maxプレスクラウンはメタルフリーなので、歯頸部の歯肉との移行部を自然な色調に仕上げることが出来、審美的な修復治療に適しています。
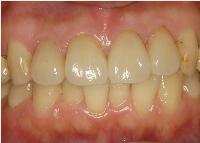
クラウンが装着された状態です。
本日は右下の埋伏智歯抜歯を行った後、自己血由来フィブリンゲルを抜歯窩に補填してみました。
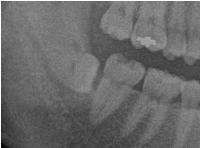
本日は、ほぼ完全埋伏状態の右下8を抜歯しました。
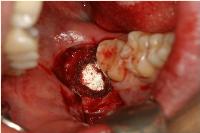
癒着歯の場合は周囲骨を大きく削合する以外抜く手立てがないので、そうしました。
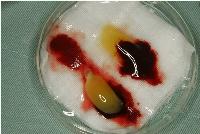
その後、患者さんの自己血から作製したCGFフィブリンゲルを、止血と疼痛緩和、治癒促進の目的で抜歯窩に補填しました。
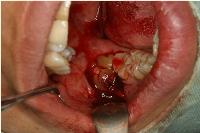
抜歯窩にボリュームのある自己血由来フィブリンゲルを補填しておくと非常に縫合がしやすくなります。
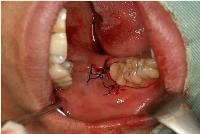
翌日の経過観察では、たくさん骨を削った割には、腫脹の程度は普通の埋伏智歯抜歯のそれと同程度でした。
今日は上顎臼歯部の歯肉剥離ソウハ術を行いました。
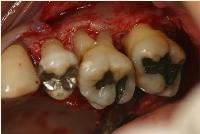
今日は左上顎臼歯部のclassicalな歯肉剥離ソウハ術を行いました。
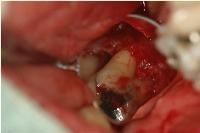
その理由は、多くの場合、切開に続いて剥離ソウハを行う際、歯間部の歯肉がいくぶんロスするからです。
今日は日本臨床歯周病学会中国四国支部教育研修会に参加してきました。


小野善弘先生の特別講演「長期症例から歯周治療を考察する」では、はっとする気付きがありました。

歯周病を予防し易い口腔とは、清掃が容易で、咬み合わせが安定している口腔である、ということは頭で十分わかっていたつもりでした。
今日は高松市歯科医師会学術講演会を開催しました。

本日は東京医科歯科大学歯学部 歯科保健工学専攻教授 鈴木哲也先生をお迎えして、高松市歯科医師会主催の平成24年度第一回学術講演会を開催しました。

鈴木先生は、大学で優秀な歯科技工士の育成に情熱を傾けて教鞭をとられる傍ら、年中、全国各地のどこかの会場で講演活動を展開していらっしゃる大変お忙しい先生です。