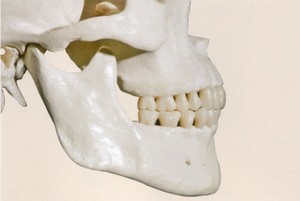
顎関節症とは、1)口を大きく開けられない 2)口を開けようとしたら顎関節や周囲の筋肉が痛む 3)口を開け閉めすると耳の穴の前でカクンと音がする、といった3つの症状のうち、1つ以上を伴う顎の機能障害をいいます。
以前は、顎関節症の原因は、咬み合わせの悪さが原因と考えられていましたが、現在では咬み合わせの悪さだけが原因ではなく、その原因に多くの因子が関与しているとする「他因子病因説」が有力です。他因子として、顎関節や顎の筋肉の脆弱性、不良な咬み合わせ、精神的緊張や不安、抑うつなどの精神的要因、外傷要因、TCH(Tooth Contacting Habit、上下歯列接触癖 )や頬杖、うつぶせ読書などの日常的習癖、硬固物咀嚼や片咀嚼などの食事習慣、横向き寝や手枕、腕枕などの睡眠姿勢、ブラキシズム(食いしばり、歯ぎしり)、などがあげられます(1)。
咬み合わせと顎関節症との関係については、現在では咬み合わせが顎関節症発症の主な原因となることは否定されており、1996年に開催されたいわゆるNIHコンセンサスにおいても、「咬合が顎関節症の明らかな原因となるというエビデンスはない」という共通認識が採択されています(2)。
しかしながら、それ以降も咬み合わせが顎関節症の発症に関与する可能性を支持する報告が後を絶たず、実際、顎関節症の患者さんには不正咬合が正常の人よりも多くの頻度で認められます。したがって、現在も強い興味をもってNIHコンセンサスの真偽が検討され続けています。
したがって、現段階では必ずしも咬み合わせが顎関節症の原因として完全否定されたわけでなく、発症にかかわる多くの因子の中の一つに過ぎない、という位置づけです。
そして、これらの中でも特に重要なものは、パラファンクション(非機能運動)であるTCHやブラキシズム、そして身体的、精神的ストレスであろうと考えられています(3)。TCHとは、覚醒時における機能時以外の長時間の歯の接触であり、必ずしも強力な食いしばりのみを意味するのではなく、軽微な歯の接触も含めます。
咬み合わせと顎関節症との関係を考えるとき、ポイントは「咬む」という行為が重要な発症因子となっていることです。上下の歯列の咬合接触様式はあまり問題ではなく、上下の歯列を強くあてる、あるいは咬み締める行為そのものが顎の筋肉の過剰な緊張を引き起こし、問題となります。この意味で、咬み合わせは顎関節症の成因と深く関係しています。
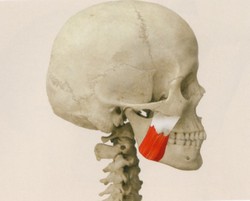
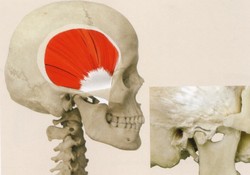
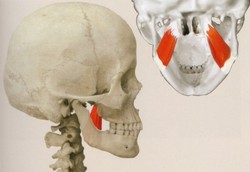
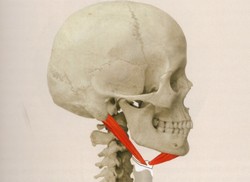
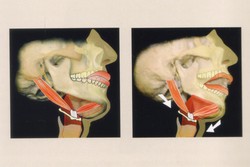
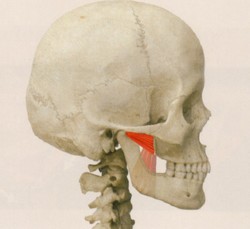
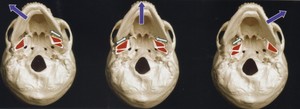
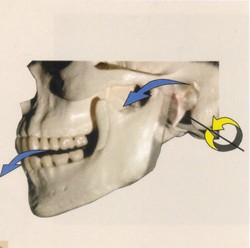
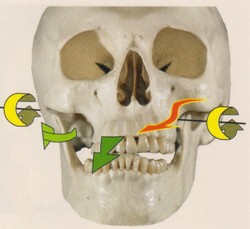
顎関節症の筋肉の痛みは、筋肉の酷使による過剰な緊張から起こります。咬み合わせに関与する筋肉は咀嚼筋と呼ばれ、下顎骨と頭蓋骨や舌骨とをつないでおり、これらが協調的に働くことで複雑な咀嚼運動を作り出しています(Fig.1~11).
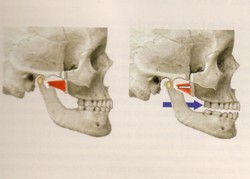
Fig.11 下顎の右側方運動.右が咬む側の場合,右の下顎頭は関節窩にとどまるが,左の下顎頭は関節窩を超え,前下内方へ滑走する.歯をこすりながら右に下顎を移動させる場合,前方の歯は犬歯がガイドすることが望ましい.(犬歯誘導).この様な歯の接触様式は,歯ぎしりをする場合に犬歯以外の歯を守ると考えられている.
下顎骨を運動させて上顎との咬みあわせに関与する、咀嚼筋群と呼ばれる筋肉だけでもこれだけ多く存在します。さらに、この咀嚼筋群は、頸部の筋肉群とも密接に連動しています(4、5)。と、同時に頭蓋と頸部との連携を担う部位であることから、頭位を決定する要素でもあります。
さらに、咬み合わせと顎関節症との関係に再び戻ると、咬み合わせの様式が完全に否定されたわけではなく、ある種の咬み合わせの様式の関与の可能性も、一部、残されています(6,7,8)。下顎の側方運動時に犬歯のガイドがない場合は顎関節症を起こしやすいとするコホート研究があります。犬歯のガイドがないと咬合干渉(こうごうかんしょう)が起るのですが、それがどの程度、重要にかかわっているかは議論の余地があるものの、咬合干渉が顎の筋肉の過緊張を起こし、顎関節症を発症させる可能性が残っています。
また、最近、ラットを用いた実験的研究で、咬合干渉が実際に咀嚼筋の過緊張に起因する痛みを発現させる事実が報告されています。この研究においては、侵害受容性(しんがいじゅようせい)の痛みの発生プロセスに重大に関与するとされるP2X3受容体が中枢神経系の三叉神経尾側亜核で活性化されている事実が、分子生物学的手法により確認されていますが、このことは咬合干渉が実際に中枢神経に痛みを認識させていることを示しており、咬合と顎関節症の関係を考えるにあたって興味深いところです(9)。
TCHの治療法は、自らが自分に有害な行動を無意識に行っていることを認識し、その行動を変容するために行動療法を実践します。具体的には、「歯を離してリラックス」などと書いたメモ用紙を身の回りに置き、そのメモ用紙に目がいった場合には、もし歯をあてている場合には意識的に離すように、繰り返し自分に言い聞かし、実践することの反復で歯をあてないように行動を変化させます。
また、顎関節症の治療は、その本質が筋緊張にある以上、筋のリラックスを図ることが治療の本質になります。その、方法として関節可動化訓練や筋伸展訓練、開口維持訓練などの運動療法が有効であり、またストレスを取り除くための顎関節症の病態説明や治療法の説明は欠かせません。従来、盛んにおこなわれていたスプリント療法は積極的に推奨されてはおらず、スプリント療法とそれを用いない心理社会的介入(認知行動療法やその他の心理学的アプローチ)の治療成績に関するシステマティックレビューでは、両者に有意差はないと報告されています(10)。
本稿で重要なことは、顎関節症は生活の質を大きく低下させる疾患で、その対応が重要である点です。発症の主原因がTCHやブラキシズムであるにせよ、咬み締めるということの重大なリスクを患者に効果的に伝えられる位置にいるのは、口腔を管理する歯科医師しかいないことです。
参考文献
- 木野孔司.TCHのコントロールで治す顎関節症:22-23.東京.医歯薬出版.2013.
- National Institutes of Health Technology Assessment Conference Statement. Management of temporomandibular disorders. J Am Dent Assoc 1996;127:1595-1606.
- 顎機能障害の診断と発症原因を考慮に入れた治療―パラファンクションと顎機能障害の発症―. 馬場一美, 小野康寛, 西山 暁. 日補綴会誌 2009;1:7-12.
- The relationship between dental occlusion/temporomandibular joint status and generalbody health: part 1. Dental occlusion and TMJ status exert an influence on general bodyhealth. Moon HJ1, Lee YK. J Altern Complement Med. 2011 Nov;17(11):995-1000.
- Correlation between TMD and cervical spine pain and mobility: is the whole bodybalance TMJ related? Walczyńska-Dragon K, Baron S, Nitecka-Buchta A, Tkacz E. Biomed Res Int. 2014;2014:582414. Epub 2014 Jun 19.
- 顎機能障害の診断と発症原因を考慮に入れた治療―発症原因をコホート研究から紐解く―. 藤澤政紀.日補綴会誌 2009;1:1-6.
- The difficult relationship between occlusal interferences and temporomandibular disorder – insights from animal and human experimental studies.Xie Q, Li X, Xu X. J Oral Rehabil. 2013 Apr;40(4):279-295.
- Prevalence and association of headaches, temporomandibular joint disorders, and occlusal interferences. Troeltzsch M, Troeltzsch M, Cronin RJ, Brodine AH, Frankenberger R, Messlinger K. J Prosthet Dent. 2011 Jun;105(6):410-417.
- Association of occlusal interference-induced masseter muscle hyperalgesia and P2X3 receptors in the trigeminal subnucleus caudalis and midbrain periaqueductal gray. Sun S, Qi D, Yang Y, Ji P, Kong J, Wu Q. Neuroreport. 2016 Mar 2;27(4):277-283.
- A systematic review and meta-analysis of usual treatment versus psychosocialinterventions in the treatment of myofascial temporomandibular disorder pain. Roldán-BarrazaC, Janko S, Villanueva J, Araya I, Lauer HC. J Oral Facial Pain Headache. 2014 Summer;28(3):205-222.